28 Feb Geni-hope
Il nuovo episodio della rubrica Nanotech&Nanomed si focalizza su un argomento altamente sperimentale che negli ultimi mesi ha ricevuto notevole visibilità grazie all’effetto positivo ottenuto nel trattamento della leucemia: la terapia genica. Scopriamo insieme cos’è e le sue applicazioni.
La notizia del trattamento del bambino affetto da leucemia linfoblastica attraverso la terapia genica ha suscitato molto entusiasmo nella comunità nazionale e internazionale e soprattutto ha destato molto interesse verso la riprogrammazione genica delle cellule; i promettenti risultati ottenuti dai ricercatori del Bambino Gesù di Roma, in collaborazione con Ministero della Salute, Regione Lazio e AIRC attraverso la terapia genica Car-T sono stati ottenuti “riprogrammando” le cellule immunitarie (i linfociti T) in modo da addestrarli a riconoscere il tumore; in questo caso, la terapia si è rivelata efficace dove le terapie tradizionali hanno fallito e ha permesso di non rilevare cellule leucemiche nel midollo a un mese dall’infusione (fonte: http://www.ospedalebambinogesu.it/terapia-genica-cellule-riprogrammate-contro-il-tumore#.Wo7NfKjOWUl)
La terapia genica è oggetto di sperimentazioni in tutto il mondo e rappresenta una delle strategie più promettenti nella lotta contro il cancro. Infatti, due terapie geniche sono state già approvate dalla Food & Drug Administration: la prima contro la Lla (Leucemia Linfoblastica Acuta) e l’altra contro forme di linfoma a grandi cellule B. Con terapia genica si parla sostanzialmente di una sorta di autotrapianto manipolato in vitro: essa prevede il prelievo dei linfociti T del paziente che vengono successivamente modificati in laboratorio fornendo loro un recettore chimerico artificiale, chiamato Car (Chimeric Antigenic Receptor) diretto contro antigeni tumorali. Una volta moltiplicati in vitro, i linfociti T vengono reinfusi nel paziente per via endovenosa. Il recettore è in grado di potenziare l’efficacia dei linfociti e renderli in grado di attaccare le cellule tumorali. Il meccanismo descritto viene reso possibile grazie all’inserimento del gene Caspasi 9 Inducibile (iC9) che si attiva in caso di presenza di cellule tumorali. La terapia ha il vantaggio di essere continua e potenzialmente duratura: ovvero, se la malattia si ripresenta i Car-T identificano nuovamente le cellule cancerose. Tuttavia, essendo una terapia sperimentale ha condotto a risultati meno positivi negli adulti e può condurre a effetti collaterali molto gravi.
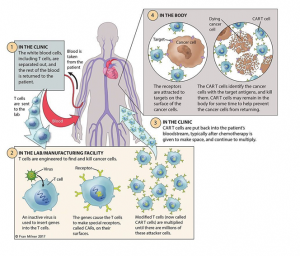
Come lavora il Car – Chimeric Antigen Receptor
Il caso di Roma è stato trattato con grande attenzione soprattutto per evitare effetti collaterali dovuti alla terapia sperimentale come, ad esempio, la “tempesta di citochine”, nella quale le cellule riprogrammate rilasciano citochine, molecole in grado di generare infiammazioni e sintomi neurologici anche molto gravi. Tuttavia la gravità del caso (il bambino aveva già avuto due ricadute, la prima dopo trattamento chemioterapico, la seconda dopo donazione di midollo) ha reso possibile la sperimentazione genica che ha condotto ai primi risultati positivi. Il percorso è ancora in salita ma resta la certezza che solo la sperimentazione continua e attenta può portare a nuove soluzioni e dare speranza per nuove cure.
Per approfondimenti:
wired.it/scienza/medicina/2018/02/01/leucemia-terapia-genica-car-t
http://www.ospedalebambinogesu.it/terapia-genica-cellule-riprogrammate-contro-il-tumore#.Wo7NfKjOWUl



No Comments